瘢痕癌常于瘢痕溃疡的基础上恶变而形成,发生率 1%~2%,属于罕见恶性肿瘤,常发生于深度烧伤或创伤后经久不愈的创面[1] 。瘢痕癌最早由法国学者 Marjolin 于 1828 年报道,故又被称为Marjolin 溃疡(马乔林溃疡)[2] 。瘢痕癌的形成原因与发病机制复杂,相关的诊疗方案尚未达成共识。本文报道 1 例 51 岁女性瘢痕癌患者,经局部调强放射治疗(放疗)后获得较好的治疗效果。
病例资料
一、一般情况
患者女,51 岁,因发现右小腿肿物进行性增大、疼痛 3 个月于 2022 年 1 月 12 日就诊于本院。25 年前患者因双上肢及胸部以下广泛皮肤烧伤曾多次接受清创植皮手术。2021 年 10 月患者发现右侧小腿后上方肿物,未予治疗,其后肿物逐渐增大,伴有憋胀及疼痛感,局部破溃,难以愈合,遂来本院骨科就诊。体格检查:右小腿后上部可见植皮瘢痕,局部可见一大小 20 mm×40 mm 不规则隆起肿物,皮肤破溃渗出,局部皮肤高出皮面,质地较韧,伴有压痛,活动受限。患者的血常规、尿常规、粪常规、肝功能、肾功能、血糖等检查未见明显异常。
二、诊疗经过
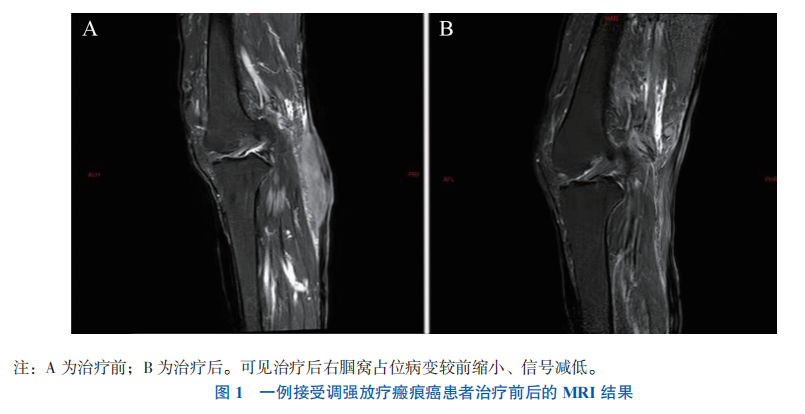
入院后完善右小腿 MRI(2022 年 1 月 14 日):右腘窝见梭形肿物影,T2加权脂肪抑制成像(T2WI FS)、T2 加权像(T2WI)呈略高信号,内可见多发斑片状略低信号,T1WI 呈略低信号,内可见多发斑片状略低信号,肿物边缘不规则,可见切迹,局部皮肤凹陷,肿物与相邻皮肤分界不清,相邻皮肤增厚、约 1.2 mm,T2WI-FS 呈高信号,肿物与比目鱼肌间脂肪间隙存在(图 1A)。诊断意见:右腘窝占位病变。于 2022 年 1 月 17 日行右小腿肿物切开取活组织行病理学检查:角化及轻度异型鳞状上皮在组织内浸润性生长(右腘窝),考虑高分化鳞状细胞癌可能。因瘤体较大,其周围皮肤为瘢痕组织,手术切除后局部皮瓣移植不能覆盖创面,仅能取皮片覆盖创面,且需皮片面积较大,坏死概率高,故不考虑手术治疗,考虑予放疗。患者于 2022 年 1 月 21 日行放疗定位,定位 CT:①右腘窝恶性肿瘤,不排除侵及皮肤可能;②右腘窝多发小淋巴结。患者于 2022 年 1 月24 日至 3 月 1 日接受调强放疗,靶区范围:大体肿瘤靶区(GTV)为影像学所见肿瘤区域,临床靶区(亚临床病灶,CTV)为 GTV、淋巴结靶区(GTVnd)外扩 2 cm 及淋巴结受侵区域。计划肿瘤靶区(PGTV)/ 计划转移淋巴结区(PGTVnd)为 GTV/GTVnd 外扩 0.5 cm,计划靶区(PTV)为CTV 外扩 0.5 cm。剂量 PGTV/PGTVnd 66 Gy/33F,PTV 50 Gy/25F。放疗时予 1 cm 组织补偿物提高肿物表面剂量。放疗每周 5 次(周一至周五)。放疗结束后复查 MRI(2022 年 3 月 2 日):右腘窝占位病变较前缩小、信号减低(图 1B)。疗效评价为SD(采用 RECIST 评价标准)。患者右小腿肿物疼痛减轻,查体可见肿物较前缩小,局部破溃少量渗液。其后患者出院回家休养。嘱其 1 个月后返院接受化学治疗(化疗),随访情况稳定,至撰稿日患者因疫情封控暂未返院。
讨 论
瘢痕癌除常见于烧伤后瘢痕组织外,还见于外伤、冻伤、静脉曲张、糖尿病足等所致的皮肤瘢痕溃疡或病损[3] 。相关的致病因素包括:瘢痕组织释放的毒素及内源性促生长因子、慢性刺激、感染、烧伤后瘢痕组织局部免疫防御功能障碍、基因突变以及 PI3K/AKT 信号转导通路异常激活等。
瘢痕癌常发生在皮肤初始病变形成 40 年之后,而由溃疡状态发展至癌的时间则仅需(9±3.3)年[4-5] 。瘢痕癌依据潜伏期长短分为急性和慢性 2种形式。慢性瘢痕癌形成至少需要瘢痕组织形成后 12 个月的时间,而急性瘢痕癌在 12 个月以内即可形成,且罕有报道[6] 。潜伏期的长短与患者年龄呈负相关,患者的发病年龄越早,则组织恶变所需的潜伏期越长[7] 。瘢痕癌病理类型以鳞状细胞癌多见,且多数分化程度较高,其他病理类型包括基底细胞癌、恶性黑色素瘤和肉瘤等[8] 。病理大体类型包括溃疡型和外生型,其中溃疡型更易发生局部侵犯及远处转移。疾病预后受到许多因素的影响,组织学分级、肿瘤大小是较重要的 2 个因 素。Tiftikcioglu 等[9]指出大于 10 cm 的肿瘤更易发生远处转移,而急性发展、外生型、高分化、原发于头颈部的瘢痕癌则预后较好。
手术切除是瘢痕癌的首选治疗方法,切缘要求 2 cm 以上,切除深度由癌组织侵犯程度决定,严重者可考虑截肢[7] 。术中行快速冰冻病理检查可以确定切缘情况。术后常需行皮瓣修复或皮片移植。单纯手术治疗的复发概率为 23%[10] 。化疗效果尚不确定,多用于晚期无法手术或脏器转移者,常推荐采用基于顺铂、5- 氟尿嘧啶的化疗方案[11] 。
由于瘢痕组织血运差、放疗敏感性差,故放疗常作为瘢痕癌的术后辅助治疗手段,或联合其他辅助方案进行综合治疗。尤其对于伴淋巴结转移或者肿瘤直径大于 10 cm 且属低分化者,或癌细胞已侵犯骨骼或出现远处转移者,术后辅助放疗,可以提高治疗效果[7] 。牛大伟等[12]报道了 31例瘢痕癌患者的临床治疗,其中 6 例患者术后接受放疗,均未复发;复发后再次接受手术及放疗的 5 例患者也未再复发,表明术后放疗可以提高局部控制率,降低复发。汪洪源等[13]和王鹏等[14]报道的经植皮术联合术后放疗的瘢痕癌患者均获得良好预后,提示放疗是瘢痕癌联合治疗的重要手段,可以有效改善患者预后。对于不能耐受或拒绝手术的患者,放疗仍是主要的治疗手段[15-16] 。瘢痕癌发病率低,其放疗主要参考皮肤鳞癌的治疗方案。国外指南推荐的根治性放疗剂量如下:①常规分割为 70~93.5 Gy,1.8~2.0 Gy/F,每周 5 次;②大分割为 56~88 Gy,2.1~5.0 Gy/F,每周 2~4次[17] 。国内推荐 64~66 Gy,2 Gy/F[18] 。Kwan等[19]的回顾性分析显示皮肤鳞癌患者放疗后 4 年局部控制率为 58%。提高局部控制率是瘢痕癌治疗的关键,联合治疗方案的探索仍然具有重要的临床意义,而放疗作为一种局部治疗方法,是联合治疗方案中的重要部分。
综上所述,瘢痕癌是一种发病率低,但致病因素多样的疾病。手术治疗仍是其最主要的治疗手段,术后放疗可以提高疾病控制率。对于不适宜手术的患者,放疗可作为一种根治性治疗方式。瘢痕癌治疗后易复发,联合治疗是降低复发率及改善预后的有效手段。针对本例患者,因其瘤体较大,且考虑术后皮片移植成活率低,故对其实施了放疗。放疗后虽肿物有所缩小,但相对于其他皮肤恶性肿瘤,瘢痕癌预后差,且患者肿瘤为溃疡型,考虑存在淋巴结转移,故建议患者后期继续接受辅助化疗以提高疾病控制率[20-24] 。
参 考 文 献
[1] 陈彬雄,邵一鸣,李德绘 . 皮肤瘢痕癌 41 例临床分析 . 实用医学杂志,2017(1): 162-163.
[2] Copcu E. Marjolin’s ulcer: a preventable complication of burns? Plast Reconstr Surg , 2009 ,124(1):156e-164e.
[3]田靖,梁鹏飞,张丕红,等. 89例下肢瘢痕癌的诊治体会 .中南大学学报(医学版), 2019, 44(2):180-185.
[4]Guenther N, Menenakos C,Braumann C,et al. Squamous cell carcinoma arising on a skin graft 64 years after primary injury. Dermatol Online J, 2007, 13(2): 27.
[5] Onesti M G, Fino P, Fioramonti P, et al. Ten years of experience in chronic ulcers and malignant transformation. Int Wound J, 2015, 12(4): 447-450.
[6] Hobbs M, Campbell E, Braun K A, et al. Multiple synchronous acute Marjolin ulcer: a report of 2 cases and literature review. JAAD Case Rep , 2019, 5(6): 511-513.
[7]张家平,江旭品.瘢痕癌性溃疡诊断与治疗专家共识(2020年版). 中华损伤与修复杂志(电子版), 2020, 15(4):264-267.
[8] Lindelöf B, Krynitz B, Granath F, et al. Burn injuries and skin cancer: a population-based cohort study. Acta Derm Venereol, 2008, 88(1): 20-22.
[9] Tiftikcioglu Y O, Ozek C, Bilkay U, et al. Marjolin ulcers arising on extremities. Ann Plast Surg, 2010, 64(3): 318-
[10] Sinha S, Su S, Workentine M, et al. Transcriptional analysis reveals evidence of chronically impeded ECM turnover and epithelium-to-mesenchyme transition in scar tissue giving rise to Marjolin’ s ulcer. J Burn Care Res,2017,38(1):e14-e22.
[11] Pekarek B, Buck S, Osher L. A comprehensive review on Marjolin’s ulcers: diagnosis and treatment. J Am Coll Certif Wound Specialists, 2011, 3(3): 60-64.
[12] 牛大伟,韩志新,李振超,等 . 31例烧伤后瘢痕癌患者的临床治疗分析.中国烧伤创疡杂志, 2021, 33(4): 291-295.
[13] 汪洪源,杜晓,扬余刚 . 瘢痕癌 24 例的防治体会 . 安徽预防医学杂志, 2000, 6(2): 145.
[14] 王鹏,朱礼昆,何永静,等 . 经植皮术结合放疗治疗巨大头皮烧伤瘢痕癌 1 例 . 中国医疗美容, 2020, 10(9): 97-99.
[15] Ozek C, Cankayali R, Bilkay U, et al. Marjolin’s ulcers arising in burn scars. J Burn Care Rehabil, 2001, 22(6): 384-389.
[16] LeBoeuf N R, Schmults C D. Update on the management of high risk squamous cell carcinoma. Semin Cutan Med Surg, 2011, 30 (1): 26-34.
[17] Likhacheva A, Awan M, Barker C A, et al. Definitive and postoperative radiation therapy for basal and squamous cell cancers of the skin: executive summary of an American Society for Radiation Oncology Clinical Practice Guideline. Pract Radiat Oncol, 2020, 10(1): 8-20.
[18] 殷蔚伯,余子豪,徐国镇,等 . 肿瘤放射治疗学 . 4 版 . 北京 : 中国协和医科大学出版社, 2008.
[19] Kwan W, Wilson D, Moravan V. Radiotherapy for locally advanced basal cell and squamous cell carcinomas of the skin. Int J Radiat Oncol, 2004, 60(2): 406-411.
[20] Choi J Y, Bae Y C, Nam S B, et al. Impact of disturbed wound healing after surgery on the prognosis of Marjolin’s ulcer. Arch Plast Surg, 2013, 40(3): 198-202.
[21] 牛大伟,韩志新,李振超,等 . 31 例烧伤后瘢痕癌患者的临床治疗分析 . 中国烧伤创疡杂志,2021,33(4):291-
[22] 何晨曦,郑德义 . 老年皮肤瘢痕癌临床特征及其预后影响因素 . 中国老年学杂志,2021,41(2):268-271.
[23] 石滢,李洪霞,李珊山,等 . 致残性的烧伤瘢痕继发巨大鳞癌 1 例 . 中国实验诊断学,2020,24(2):303-304.
[24] 王冬梅,徐滨,马欢,等 . 烫伤后皮肤巨大瘢痕癌 1 例 . 安徽医学,2019,40(10):1183-1184.
本文献转自新医学2022 年 11 月第 53 卷第 11 期,不代表本网站赞同其观点和对其真实性负责,我们主要用于阅读分享,非商业用途,如若侵权,请告知删除。


