六、孕妇糖脂代谢等指标的监测
(一)妊娠期血糖监测的方法
【推荐及共识】
6‑1 建议妊娠期高血糖孕妇使用微量血糖仪进行自我血糖监测空腹和餐后血糖水平;孕前糖尿病 合 并 妊 娠(pregestational diabetes mellitus,PGDM)、使用胰岛素泵或基础胰岛素注射的孕妇还应监测餐前血糖水平(推荐等级:B级)。
6‑2 持续动态血糖监测有助于糖化血红蛋白(hemoglobin A1c,HbA1c)水平达标,降低 1 型糖尿病(type 1 diabetes mellitus,T1DM)孕妇巨大儿和新生儿低血糖的发生风险(推荐等级:B 级),但持续动态血糖监测不能代替自我血糖监测以实现最佳的餐前和餐后血糖控制目标(推荐等级:C级)。
6‑3 鼓励并逐渐规范微创、无创、远程等血糖监测新技术在妊娠期的应用(推荐等级:C级)。血糖监测方法及技术的使用应根据疾病的不同程度和不同阶段合理选择。微量血糖仪使用方便,是应用时间最长、最基础的自我血糖监测方法,但其准确性取决于仪器的正确使用,定期对孕妇自我血糖监测的数据进行分析、解读,可以提高自我血糖监测的有效性和及时性[1‑2,83] 。
临床上最常用的监测糖尿病患者血糖水平的途径是通过检测空腹和餐后的末梢血糖水平。空腹血糖(fasting plasma glucose,FPG)可以了解患者糖代谢的基础状态,并可指导基础胰岛素的使用,且FPG与糖尿病孕妇的子代体脂含量、子代肥胖和糖尿病发病相关[48] 。因此,FPG是糖尿病孕妇管理中必不可少的重要监测指标。
餐后血糖水平有助于了解患者的胰岛功能以及胰岛素抵抗的程度,同时也可指导餐前胰岛素的使用,除此之外糖尿病孕妇餐后血糖的监测有助于达到更好的血糖控制目标[84‑86] 。监测餐后 1 h血糖水平可协助血糖控制,且降低因大于胎龄儿和头盆不称导致的剖宫产率[87] 。目前尚缺乏证据明确自我血糖监测的频率和区分餐后 1 h 或是 2 h 血糖监测的优劣,通常推荐每天监测 4 次,即空腹及三餐后血糖,同时根据血糖的监测情况调整用药。由于餐后血糖峰值在餐后 90 min 左右,因此,餐后血糖的监测时间为餐后1 h或2 h均可,当血糖控制稳定后,监测频率可根据孕周及妊娠情况再行调整。
应 用 持 续 动 态 血 糖 监 测 后 ,T1DM 孕 妇 的HbA1c 水平轻度改善且未增加低血糖的发生,同时,新生儿结局得到明显改善,大于胎龄儿和新生儿低血糖的发生风险降低,住院时间缩短,证实了持续动态血糖监测在T1DM孕妇中的应用价值[88] 。
目前,使用微创血糖测量设备在 T1DM患者减少低血糖发生方面的价值已被肯定[89] ;其血糖监测结果低于末梢血糖[90] ,据此对治疗方案进行调整的准确率可能受到影响;但仍有一些小样本量研究肯定了其在 T1DM 孕妇中血糖监测的准确率及其对HbA1c水平达标的积极作用[91‑92] 。
(二)妊娠期血糖监测的频率
【推荐及共识】
6‑4 推荐妊娠期糖尿病(gestational diabetesmellitus,GDM)孕妇在诊断后行自我血糖监测并记录空腹及餐后血糖,如血糖控制良好,可以适当调整监测频率;A1型 GDM 至少每周监测 1 d空腹和三餐后血糖,A2型GDM至少每2~3天监测三餐前后血糖(推荐等级:C级)。
6‑5推荐 PGDM[包括 T1DM 合并妊娠和2 型糖尿病(type 2 diabetes mellitus,T2DM)合并妊娠]孕妇血糖控制不达标者每日行自我血糖监测并记录空腹、餐前及餐后血糖,如血糖控制良好,可以适当调整监测频率(推荐等级:C级)。
6‑6 推荐睡前胰岛素应用初期、夜间低血糖发作、增加睡前胰岛素剂量但 FPG 仍控制不佳的情况下加测夜间血糖(推荐等级:C级)。
目前,尚缺乏充分的循证医学证据明确最佳的妊娠期血糖监测频率,既往的队列研究发现,GDM孕妇每日监测四段血糖(空腹及三餐后)与每周1次的实验室血糖监测相比,巨大儿和大于胎龄儿的发生风险明显下降[93] ;而近期的多中心随机对照试验(randomized controlled trial,RCT)研究[94] 提示,对于血糖控制良好的 GDM 孕妇,隔日 1 次或每日1 次四段血糖监测对新生儿出生体重的影响并无明显差异,因此认为,在血糖控制良好的情况下,GDM 孕妇的血糖监测频率可以适当调整,但该研究仅评估了新生儿出生体重这一项结局指标,对其他的妊娠、分娩和新生儿结局未进行有效地评估。另一方面,单中心的RCT研究[95] 提示,GDM孕妇应用实时的持续动态血糖监测和间断性的自我血糖监测进行血糖监测,其血糖的控制和母儿结局并无显著差异;但也有观察性研究[96] 发现对新诊断的GDM,持续动态血糖监测与自我血糖监测比较,能够提供更全面的对夜间高血糖的评估并对GDM进行更有针对性地干预。
(三)妊娠期血糖控制的目标
【推荐及共识】
6‑7 推荐 GDM 或 PGDM 孕妇的妊娠期血糖控制目标为餐前及 FPG<5.3 mmol/L、餐后 1 h 血糖<7.8 mmol/L 或餐后 2 h 血糖<6.7 mmol/L,避免夜间血糖<3.3 mmol/L(推荐等级:B级)。
目前,还缺乏高质量的 RCT 研究比较 GDM 和PGDM孕妇不同的空腹和餐后血糖控制目标,本指南推荐的血糖控制目标与2021年美国糖尿病协会(American Diabetes Association,ADA)以及 2018 年美 国 妇 产 科 医 师 协 会(American College ofObstetricians and Gynecologists,ACOG)的推荐[3,48]一致。在临床实践中,对于 T1DM 患者,要达到该血糖控制目标同时又不发生低血糖具有一定的挑战性,尤其是对于反复出现低血糖或无症状低血糖者。如果无法在没有明显低血糖的情况下达到血糖控制目标时,建议根据临床经验和孕妇的个体情况,适当放宽血糖控制目标[97] 。总之,妊娠期需规律监测血糖水平,如血糖水平未能达到上述控制目标,尤其是监测血糖结果中超过 1/3 的血糖值未能达标,则必须增加监测频率。
(四)监测 HbA1c 水平在妊娠期血糖管理中的作用
6‑8 推荐 PGDM 孕妇在妊娠早、中、晚期至少监测1次HbA1c水平(推荐等级:C级)。
6‑9推 荐 HbA1c 用 于 GDM 的 首 次 评 估 ,A2 型 GDM 孕妇每 2~3 个月监测 1 次(推荐等级:C级)。
6‑10 妊娠期无低血糖风险者 HbA1c 水平控制在 6% 以内为最佳,若有低血糖倾向,HbA1c 的控制目标可适当放宽至7%以内(推荐等级:B级)。
HbA1c 水平反映了近 2~3 个月的血糖平均水平,但并不能反映每天血糖的动态变化或低血糖的发生频率[98‑99] 。
HbA1c 的监测频率取决于糖尿病的类型和(或)治疗方法,妊娠期HbA1c的最佳监测频率目前尚无定论。当糖尿病患者合并妊娠时可能需要增加监测频率,推荐从初次产前检查开始,应在每个妊娠阶段至少检测1次HbA1c水平[48] ,考虑到妊娠期红细胞动力学及血糖的生理性变化,HbA1c的监测频率可调整至每 1~2 个月 1 次[3] 。对于 GDM 孕妇,目前尚不清楚 HbA1c适宜的监测频率,但对于需要胰岛素治疗的 GDM 孕妇,推荐至少每 2 个月检测1次。
孕妇 HbA1c 水平升高会增加不良妊娠结局的发生率,例如先天性畸形、子痫前期、早产、巨大儿、大于胎龄儿、肩难产等[100‑102] ;妊娠中期 HbA1c水平即使轻度升高也可能增加不良妊娠结局的发生率,但其预测效能不如血糖监测[103] 。对于 PGDM 孕妇,在妊娠早期,HbA1c 水平控制在 6.0%~6.5% 之间,胎儿不良事件(自然流产、先天性畸形等)的发生率最低;在妊娠中、晚期,HbA1c 水平控制在6.0% 以内,妊娠不良事件如子痫前期、早产、大于胎龄儿的发生率最低。结合妊娠早期 HbA1c的控制目标综合考虑,无低血糖风险者,HbA1c 水平控制在6.0%以内为最佳,若有低血糖倾向,HbA1c水平控制目标可适当放宽至7%以内[97] 。
(五)妊娠期血糖管理中血脂的监测
【推荐及共识】
6‑11 妊娠期高血糖孕妇应监测血脂,妊娠期血脂水平较非妊娠期升高,是母亲优先向胎儿供给营养的适应性改变;但血脂异常升高与不良妊娠结局相关(推荐等级:C级)。
妊娠期除了会发生胰岛素抵抗外,血脂代谢也会出现相应的变化。荟萃分析结果显示,与非GDM 孕妇相比,GDM 孕妇的整个妊娠期三酰甘油水平均显著升高,妊娠中、晚期高密度脂蛋白胆固醇水平显著降低[104] 。大样本量前瞻性队列研究结果显示,胰岛素抵抗严重的 GDM 孕妇出现血脂紊乱更严重,与正常糖耐量孕妇和胰岛素敏感孕妇相比,高胰岛素抵抗孕妇妊娠期空腹三酰甘油、低密度脂蛋白胆固醇及总胆固醇水平更高,正常糖耐量孕妇与胰岛素敏感孕妇的空腹血脂水平相同[105] 。血脂异常与不良妊娠结局相关。基于中国人群的研究显示,孕妇高水平三酰甘油会增加 GDM、子痫前期、妊娠期肝内胆汁淤积症、大于胎龄儿及巨大儿的风险,相对低水平的高密度脂蛋白胆固醇会增加GDM及巨大儿的风险[106] 。
(六)妊娠期血糖管理中甲状腺功能的监测
【推荐及共识】
6‑12 妊娠期高血糖孕妇应加强甲状腺功能的监测,监测频率目前暂无统一标准,有条件者可在妊娠的早、中期各检测1次(推荐等级:C级)。
甲状腺功能的改变可能影响妊娠期高血糖孕妇的糖耐量,从而出现糖代谢紊乱,甲状腺激素水平升高会增加高血糖的发生风险,而甲状腺功能减退也可能会对糖尿病患者的血糖控制产生不利影响。
与甲状腺功能正常的糖尿病患者相比,甲状腺功能亢进的糖尿病患者发生严重高血糖的风险增加 ,甚 至 可 并 发 糖 尿 病 酮 症 酸 中 毒(diabeticketoacidosis,DKA)。甲状腺功能亢进时,胰岛素降解速率增加,胰岛素半衰期降低,无活性的胰岛素前体增多,肝脏葡萄糖生成和肠内葡萄糖吸收增加,从而导致血糖异常升高。甲状腺功能亢进可使糖尿病患者的糖代谢严重恶化,是导致 DKA 的促发因素。临床或亚临床甲状腺功能减退都是以胰岛素抵抗为特征的疾病。甲状腺功能减退时,肝脏葡萄糖生成减少[107] ,机体对胰岛素的需要量下降。由于内源性葡萄糖生成减少,甲状腺功能减退的发展可能潜在增加低血糖的风险。另外,糖尿病患者合并甲状腺功能减退时更易并发糖尿病肾病和糖尿病视网膜病变。
糖尿病孕妇妊娠期甲状腺功能障碍的发生率是非糖尿病孕妇的 3 倍,尤其是妊娠前 3 个月和产后 1 年内[108] 。高达 25% 的 T1DM 孕妇可能会出现产后甲状腺功能障碍,这是由于未确诊的桥本甲状腺炎孕妇产后自身免疫过程的反弹效应。与非糖尿病孕妇比较,T1DM 孕妇在妊娠期更易出现甲状腺自身抗体(TPOAb)阳性[109] 。妊娠早期发现的与自身免疫甲状腺疾病相关的血清促甲状腺素水平升高也与GDM风险增加有关[110] 。
(七)妊娠期血糖管理中酮体的监测
【推荐及共识】
6‑13 妊娠期高血糖治疗期间要及时监测尿酮体(推荐等级:C级)。
6‑14 妊娠期高血糖孕妇出现不明原因的恶心、呕吐、乏力等症状并伴高血糖时要高度警惕DKA 的发生,需及时监测血、尿酮体水平(推荐等级:C级)。
当孕妇的糖代谢发生严重障碍时,脂肪分解增加,酮体生成增多,当体内血酮体浓度超过肾阈值(70 g/L)时,就会产生酮尿。孕妇妊娠期的基础酮体水平较妊娠前增高,妊娠期尿酮体阳性率较非妊娠期升高[111] 。妊娠期尿酮体升高与能量摄入不足如饥饿、妊娠剧吐或高血糖所致的DKA等有关,因此当出现上述症状或者GDM饮食管理后体重不增时应及时检测尿酮体。
七、母儿并发症
(一)妊娠期DKA
【推荐及共识】
7‑1 妊娠期高血糖孕妇出现不明原因的恶心、呕吐、乏力、头痛甚至昏迷者,要高度警惕DKA(推荐等级:B级)。
7‑2 随机血糖水平>11.1 mmol/L时应及时监测尿酮体和血酮体,出现酮症时建议行血气分析明确诊断(推荐等级:C级)。
7‑3 DKA 一经确诊,应启动多学科会诊,静脉补液和小剂量胰岛素持续静脉泵入治疗 DKA(推荐等级:B级)。
DKA 是妊娠合并糖尿病的严重并发症,发病诱因包括:妊娠期间漏诊、未及时诊断或治疗的糖尿病、胰岛素治疗不规范、饮食控制不合理、产程中和手术前后应激状态、合并感染、应用糖皮质激素等[112‑113] 。防治 DKA 的关键在于及早识别,DKA 的临床表现包括:恶心、呕吐、乏力、口渴、多饮、多尿,少数伴有腹痛、胎心率异常、不明原因的死胎、皮肤黏膜干燥、眼球凹陷、呼气有酮臭味,病情严重者出现意识障碍或昏迷;实验室检查可发现:随机血糖>13.9 mmol/L、尿酮体阳性、血 pH 值<7.35、二氧化碳结合力<13.8 mmol/L、血酮体>5 mmol/L、电解质紊乱等[48] 。T1DM和T2DM合并妊娠的患者在孕产期更容易并发DKA,应加强预防和识别DKA的宣教,配备尿酮体检测或血酮体检测试纸。
孕产期 DKA 的处理原则同非妊娠期,初始治疗的关键在于快速静脉补充生理盐水和胰岛素,尽管目前产科医师掌握了一些胰岛素使用的技巧,但内分泌科医师处理DKA的经验更为丰富,因此,在DKA 的救治过程中要尽快启动包括内分泌科在内的多学科会诊。
(二)妊娠期低血糖
【推荐及共识】
7‑4妊娠期要警惕低血糖的发生,常见于T1DM 合并妊娠和 T2DM 合并妊娠妇女(推荐等级:B级)。
7‑5 妊娠期高血糖孕妇监控随机血糖不得低于3.3 mmol/L(推荐等级:C级)。
低血糖症状包括头晕、心悸、冷汗等。目前尚缺乏充分的循证医学证据来制定妊娠期低血糖的定义和分类,但一般情况下随机血糖不得低于3.3 mmol/L[34]。由于妊娠期血糖波动范围大,可能因为膳食、药物或者应激状态等因素出现低血糖,PGDM妇女在孕早期和夜间出现低血糖的风险明显增加,同时妊娠导致的反调节机制的改变可能会降低低血糖的感知能力。必须告知妊娠期高血糖孕妇如何识别低血糖症状,并学会紧急缓解低血糖的有效措施[114] ,并在妊娠前、妊娠期和产后为患者及其家庭成员提供关于预防、识别和治疗低血糖的教育。
(三)妊娠期高血糖相关的感染性疾病
【推荐及共识】
7‑6 推荐加强妊娠期高血糖孕妇相关感染的监测(推荐等级:C级)。
PGDM 和 GDM 孕妇都可能存在胰岛素抵抗,胰岛素抵抗与机体的炎症反应有一定的相关性[70] ,PGDM、肥胖或血糖控制不理想的妊娠期高血糖孕妇产前检查过程中应加强感染监测,妊娠期定期检查尿常规,必要时进行尿培养,常规筛查阴道分泌物,注意询问孕妇有无白带增多、外阴瘙痒、尿频、尿急、尿痛等表现。
(四)妊娠期高血糖孕妇的胎儿生长发育监测
【推荐及共识】
7‑7 妊娠前或妊娠早期血糖控制不理想的PGDM 孕妇,在妊娠早、中期应用超声检查对胎儿进行产前筛查,应注意胎儿中枢神经系统和心脏的发育,有条件者推荐行胎儿超声心动图检查(推荐等级:C级)。
血糖控制不理想的妊娠期高血糖孕妇妊娠早期流产及胎儿畸形的发生风险明显增加,研究显示,在妊娠的前10周中,糖尿病胚胎的畸形发生风险增加,特别是无脑畸形、小头畸形、先天性心脏病、肾畸形和尾部退化综合征,其发生率直接与HbA1c 水平呈正相关[115] 。因此,对血糖控制不理想或具有高危因素的妊娠期高血糖孕妇在妊娠早、中期应用超声检查对胎儿进行产前筛查。应注意胎儿中枢神经系统和心脏的发育,有条件者推荐行胎儿超声心动图检查,必要时进一步行产前诊断。
7‑8 推荐妊娠20周后通过动态监测评估胎儿生长状况;对于血糖控制不佳和使用胰岛素治疗的孕妇妊娠晚期应每 2~4 周进行 B 超检查以便早期识别胎儿生长发育异常(推荐等级:C级)。
7‑9 妊娠期高血糖孕妇有促胎肺成熟指征时应给予地塞米松促胎肺成熟,并加强血糖监测;不推荐常规进行有创的胎肺成熟度检测(推荐等级:C级)。
7‑10 妊娠期高血糖孕妇应动态超声监测羊水量,发现羊水过多时应除外胎儿发育异常并增加血糖的监测频率(推荐等级:C级)。
与 GDM 相关的胎儿生长过度始于妊娠 20 周,至妊娠28周时逐渐显著[116] 。妊娠期对胎儿宫内生长的监测从孕 20 周开始,主要通过 B 超检查显示的特征参数如头围、双顶径、腹围、股骨长、估计胎儿体重等进行评估。GDM 诊断试验在妊娠 24~28周进行,而胎儿宫内生长的加速发生在20~28周之间[117] ,因此,在 GDM 诊断之前胎儿生长可能就已经受到母体血糖水平的影响,提示,在诊断为GDM 后再对孕妇血糖、体重进行控制可能对于控制胎儿出生体重效果不明显[116] 。有研究认为,国际糖尿病和妊娠研究组协会制订的口服葡萄糖耐量试验(oral glucose tolerance test,OGTT)‑2 h 血糖诊断值(8.5 mmol/L)对于识别可能出现的胎儿过度生长有效率较低[118] ,提示,使用此诊断值诊断的GDM孕妇需要B超监测胎儿宫内生长状况。
多 数 情 况 下 并 不 需 要 进 行 胎 肺 成 熟 度 检测[119] ,因为:(1)胎肺不成熟而延迟分娩会使母亲或胎儿面临较大的风险。(2)即使确定胎肺已经成熟,胎儿也可能因为延迟分娩而受益,而这对母亲并无严重危害。(3)准确胎龄≥39 周时胎肺已经成熟,此时的胎肺成熟度检测结果对胎儿呼吸系统结局的预测并不优于仅采用胎龄这个指标。(4)不可为了证明需要在妊娠 37 或 38 周而非 39 周及之后行择期剖宫产术或引产(如再次剖宫产术、非医学指征引产)而进行胎肺成熟度检测;即使胎肺成熟度检测结果提示出现呼吸问题的风险低,妊娠37或38周分娩的新生儿发生不良结局的风险仍高于未行胎肺成熟度检测的39~40周分娩者;如果没有适当的临床指征,胎肺成熟度检测结果提示胎肺成熟不能作为提前分娩的指征。
妊娠晚期出现不明原因的羊水过多可能与GDM 相关,羊水过多可导致胎膜早破、早产、胎盘早剥、胎儿窘迫、产后出血等并发症的发生风险增加[120] 。应注意孕妇的宫高曲线及子宫张力,如宫高增长过快或子宫张力增大,及时行 B 超检查,了解羊水量[121] 。
(五)GDM胎儿宫内安全性的评估与监测
【推荐及共识】
7‑11 A1 型 GDM 孕妇,胎心监护应从妊娠36周开始(推荐等级:C级)。
7‑12 A2 型 GDM 或 PGDM 孕妇,胎儿监护应从妊娠32周开始,如合并其他高危因素,监护孕周可进一步提前(推荐等级:C级)。
对于无需用药且血糖控制良好的 GDM 孕妇,何时进行胎儿监护尚未达成共识,建议 GDM 孕妇根据具体情况,适时采用电子胎心监护、生物物理评分、胎动计数等手段监测胎儿状况,无应激试验(non‑stress test,NST)异常者进一步进行超声检查。由于血糖控制欠佳与不良妊娠结局和新生儿不良结局相关,对于需用药物控制血糖的 GDM 或PGDM 孕妇,可在妊娠 32周开始,每周 1次 NST,妊娠36周开始每周2次NST。
八、围产期处理
(一)妊娠期高血糖孕妇的分娩时机
【推荐及共识】
8‑1 A1 型 GDM 孕妇经饮食和运动管理后,血糖控制良好者,推荐在妊娠 40~41 周终止妊娠(推荐等级:C级)。
8‑2 A2型GDM需要胰岛素治疗且血糖控制良好者,推荐在妊娠 39~39 周+6 终止妊娠(推荐等级:C级)。
8‑3 PGDM血糖控制满意且无其他母儿合并症者,推荐在妊娠 39~39 周+6 终止妊娠(推荐等级:C级)。
8‑4 PGDM 伴血管病变、血糖控制不佳或有不良产史者,终止妊娠时机应个体化处理(推荐等级:C级)。
(二)妊娠期高血糖孕妇的分娩方式
【推荐及共识】
8‑5 糖尿病本身不是行剖宫产术分娩的指征,分娩方式的选择应根据母儿状况决定(推荐等级:B级)。
8‑6 糖尿病伴严重微血管病变或其他产科手术指征时可行择期剖宫产术分娩(推荐等级:C级)。
8‑7 妊娠期血糖控制不好且超声检查估计胎儿体重≥4 000 g 者或既往有死胎、死产史者,可适当放宽剖宫产术指征(推荐等级:B级)。
(三)分娩期和围手术期胰岛素的使用
【推荐及共识】
8‑8 手术前后、产程中、产后非正常饮食期间停用皮下注射胰岛素,改用胰岛素静脉滴注,避免出现高血糖或低血糖(推荐等级:B级)。
8‑9 手术前、产程中或手术中每 1~2 小时必须测定血糖水平,根据血糖水平维持小剂量胰岛素静脉滴注(推荐等级:C级)。
- 分娩期及围手术期胰岛素的使用原则:手术前后、产程中、产后非正常饮食期间停用所有皮下注射胰岛素,改用胰岛素静脉滴注,避免出现高血糖或低血糖。供给足够葡萄糖,以满足基础代谢需要和应激状态下的能量消耗。供给胰岛素以防止DKA 的发生,控制高血糖,并有利于葡萄糖的利用。保持适当血容量和电解质代谢平衡。
- 产程中或手术前的检查:必须测定血糖、尿酮体。选择性手术还需行电解质、血气分析、肝肾功能检查。
- 胰岛素的使用方法:每 1~2 小时监测血糖,根据血糖水平维持小剂量胰岛素静脉滴注。妊娠期应用胰岛素控制血糖者计划分娩时,临产前胰岛素正常应用,产程中血糖水平的调整见表 4。如果出现DKA,建议使用输液泵进行治疗。
- 择期手术者前 1 天睡前正常使用中效胰岛素;手术日停用早餐前的胰岛素;给予静脉内滴注生理盐水。
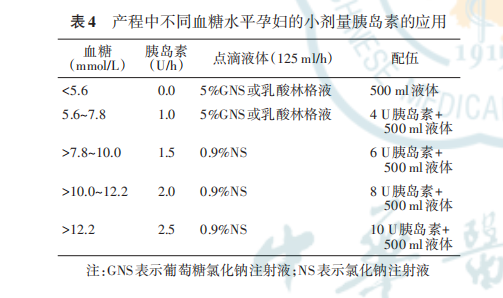
(四)产后胰岛素的使用原则
【推荐及共识】
8‑10 妊娠期应用胰岛素的产妇剖宫产术后禁食或未能恢复正常饮食期间,予静脉输液,胰岛素与葡萄糖比例为 1∶6~1∶4,同时监测血糖水平及尿酮体,根据检测结果决定是否应用或调整胰岛素的用量(推荐等级:C级)。
8‑11 妊娠期应用胰岛素者,一旦恢复正常饮食,及时行血糖监测。血糖明显异常者,应用胰岛素皮下注射,产后根据血糖水平调整并减少胰岛素剂量(推荐等级:C级)。
(五)新生儿的处理
【推荐及共识】
8‑12 糖尿病母亲的新生儿是发生低血糖的高危儿,分娩后应立即提供常规新生儿护理,并注意低血糖症状(推荐等级:A级)。
母亲患妊娠期高血糖是新生儿低血糖的高危因素之一,存在PGDM、妊娠期血糖控制不理想、巨大儿等情况时,低血糖风险进一步增加。新生儿应按高危儿处理,出生后需提供常规新生儿护理措施,并注意低血糖症状。
常规护理措施主要包括:评估其他危险因素(早产、小于胎龄儿、大于胎龄儿、低出生体重儿、巨大儿、窒息、感染、母亲使用β受体阻滞剂等),保暖(出生后即刻擦干,早期皮肤接触,保持体温 36.5~37.5 ℃),出生后30~60 min初次喂养,至少2~3 h喂养 1 次,尽量保证母儿同室,密切关注新生儿的一般情况[122] 。
新生儿低血糖的临床表现缺乏特异性,可能出现的症状包括:震颤、面色苍白、呼吸困难、呼吸急促、窒息、惊厥、肌张力减退、异常哭闹、低体温、大汗、喂养困难等,一旦出现异常情况需要及时监测血糖并请儿科医师会诊。
8‑13 定期监测新生儿血糖,监测时间为初次喂养后(出生后 1.5 h 内)以及出生后 24 h 内每 3~6 小时检测1次喂养前血糖(推荐等级:B级)。
对于无低血糖症状的新生儿,监测血糖时间为初次喂养后(出生后1.5 h内)以及出生后24 h内每3~6小时检测1次喂养前血糖。有低血糖症状的新生儿需随时监测血糖[47] 。
8‑14 新生儿血糖监测目标值:出生后 4 h 内血 糖 水 平 ≥2.2 mmol/L,24 h 内 血 糖 水 平 ≥2.6 mmol/L(推荐等级:B级)。
如存在低血糖症状同时血糖水平低于目标值,及时转诊儿科治疗。
如无低血糖症状,血糖水平低于目标值,立即给予高浓度葡萄糖并喂食母乳或配方奶,30 min后复测血糖。复测达到目标值,此后按正常流程监测。如仍低于目标值,重复上一过程,30 min 复测血糖仍低于目标值,及时转诊儿科治疗[123] 。
九、产后管理与随访
【推荐及共识】
9‑1 推荐产后进行母乳喂养(推荐等级:B级)。
母乳喂养对于母亲和新生儿均有明显的益处,因此,推荐妊娠期高血糖孕妇在产后进行母乳喂养。增加母乳喂养的次数以及延长母乳喂养的时间,均有助于预防GDM产妇未来T2DM的发生[124] 。哺乳期间可以应用二甲双胍控制血糖。
9‑2 GDM是T2DM的高危因素,应当对所有GDM产妇进行随访(推荐等级:B级)。
GDM 产妇未来发生 T2DM 的风险是健康妇女的7~10倍[125‑126] 。随访10年的研究发现,GDM产妇发 生 T2DM 者 占 7.9%,发 生 糖 尿 病 前 期 者 占39.4%[127]。 2018 年 ,ACOG 的 GDM 指 南[48]以 及2021年 ADA 妊娠合并糖尿病指南[5] 均推荐对所有GDM孕妇进行产后随访。
9‑3 GDM 产妇的初次随访于产后 4~12 周进行,行 75 g OGTT。结果正常者,推荐此后每 1~3年进行血糖检测,诊断标准参照ADA非妊娠期诊断标准(推荐等级:B级)。
建议所有GDM妇女产后行75 g OGTT,测定空腹及服糖后2 h血糖水平,并按照2020年ADA的标准[5]明 确 有 无 糖 代 谢 异 常 及 其 种 类 。 见 表 5。OGTT 比单纯的 FPG 测定更能够检出糖耐量受损(impaired glucose tolerance,IGT)的妇女。HbA1c水平有可能会由于产时失血、孕晚期严格控制血糖而导致结果不够准确,因此,产后推荐行 75 g OGTT优于FPG和HbA1c检测。
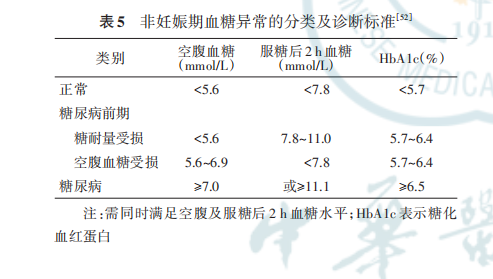
由于GDM与产后终生的糖尿病发生风险增加有关,因此,即使初次随访血糖正常,仍建议此后每1~3 年进行 1 次血糖检测,及时发现糖尿病及糖尿病前期。可以使用任意一种血糖评估方法,例如每年监测FPG和HbA1c水平,每3年监测75 g OGTT。
9‑4 产后随访时发现有糖尿病前期的妇女,应进行生活方式干预和(或)使用二甲双胍,以预防糖尿病的发生(推荐等级:A级)。
遵循健康饮食模式的妇女在GDM病史后发生糖尿病的风险明显较低[128] 。针对糖耐量受损患者的强化生活方式及二甲双胍干预研究发现[129] ,随访 4 年时强化生活方式和二甲双胍干预分别可使糖尿病的发生率降低 53% 和 50%,随访至 10 年时两种干预措施分别使糖尿病的发生率降低 35% 和40%[128]。
十、GDM的预防
【推荐及共识】
10‑1 GDM 的高危因素包括种族和母体因素,如高龄、妊娠前超重或肥胖、妊娠期体重过度增长、多囊卵巢综合征、糖尿病家族史、GDM病史、巨大儿分娩史、多次妊娠史、妊娠期高血压疾病等(推荐等级:C级)。
GDM 的发生风险与孕妇的妊娠年龄呈显著正相关性,孕妇妊娠年龄每增加 1岁,孕妇 GDM 的发生风险增加 7.9%[130]。孕前体质指数(body massindex,BMI)≥25 kg/m2(OR=3.27,95%CI 为 2.81~3.80)、多囊卵巢综合征(OR=2.33,95%CI 为 1.72~3.17)、糖 尿 病 家 族 史(OR=2.77,95%CI 为 2.22~3.470)、GDM 病 史(OR=8.42,95%CI 为 5.35~13.23)、巨大儿分娩史(OR=4.41,95%CI 为 3.09~6.31)、妊娠次数≥2 次(OR=1.37,95%CI 为 1.24~1.52)、妊 娠 期 高 血 压 疾 病(OR=3.20,95%CI 为2.19~4.68)均是 GDM 的危险因素[131] 。此外,妊娠期体重过度增长,可使GDM的发生风险增加20%~30%[132]。
10‑2 GDM 的预防包括饮食、运动,肌醇、维生素 D 补充等可能在 GDM 的预防中发挥一定的作用(推荐等级:B级)。
妊娠前和妊娠期的饮食和生活方式都与 GDM的发生风险相关。然而,饮食和运动干预在 GDM预防中作用的研究结论存在一定的差异。2020年一项涉及 71 项研究 23 154 例孕妇的荟萃分析显示,单纯进行饮食或运动管理对预防 GDM 没有明确的益处或危害,而联合饮食和运动管理可能对GDM 的预防存在一定的益处;肌醇或维生素 D 的补充对 GDM 预防可能有一定的益处;二甲双胍对于肥胖孕妇具有一定的预防 GDM 发生的作用[133] 。另一项包括87项观察性研究和25项RCT研究分别涉及 55 859 和 2 445 例孕妇的荟萃分析显示,妊娠期低维生素 D 水平显著增加 GDM 的发生风险(OR=1.850,95%CI 为 1.471~2.328)[134] 。 此 外 ,GDM相关的不健康饮食模式包括大量食用含糖饮料、油炸食品、动物脂肪、精制谷物、糖果、薯条和披萨等;相反,健康饮食模式包括绿叶蔬菜、家禽、鱼类、地中海饮食以及坚果和膳食纤维[135] 。
对于运动管理,我国学者通过开展运动预防超重及肥胖孕妇 GDM 的 RCT 研究证明,妊娠早期开始规律的中等强度蹬车运动是安全的,且可显著降低超重和肥胖孕妇 GDM 的发生风险,降低幅度近50%(由40.6%降至22.0%)[58] 。前瞻性队列研究指出,不吸烟、健康饮食以及每周≥150 min 的中等至高强度运动,可以使 GDM 的发生降低 41%[136]。因此,建议孕妇妊娠前和妊娠期采用正确健康的生活方式,最大程度地预防GDM的发生。
执笔专家:杨慧霞(北京大学第一医院),王子莲(中山大学第一附属医院),魏玉梅(北京大学第一医院),刘斌(中山大学第一附属医院),宋耕(北京大学第一医院),隽娟(北京大学第一医院)参与本指南制定讨论的专家:杨慧霞(北京大学第一医院),王子莲(中山大学第一附属医院),汪之顼(南京医科大学公共卫生学院),徐先明(上海市第一人民医院),马玉燕(山东大学齐鲁医院),颜建英(福建省妇幼保健院),米阳(西北妇女儿童医院),张眉花(太原市妇幼保健院),陈丹青(浙江大学医学院附属妇产科医院),单瑞芹(济南市妇幼保健院),唐雅兵(湖南省妇幼保健院),魏玉梅(北京大学第一医院),刘斌(中山大学第一附属医院),杨秋红(济南市妇幼保健院),宋耕(北京大学第一医院),闫婕(北京大学第一医院),隽娟(北京大学第一医院),冯烨(北京大学第一医院),苏日娜(北京大学第一医院),王晨(北京大学第一医院)
利益冲突 所有作者声明无利益冲突




本文转载于中华妇产科杂志 2022 年2 月第 57 卷第 2 期,不代表本网站赞同其观点和对其真实性负责,我们只作于阅读分享,非商业用途,如若侵权,请告知删除。
![妊娠期高血糖诊治指南(2022)[第二部分]](/ww/media/k2/items/cache/0acda03247c07474fe25d7f8c7d18269_L.jpg)

