伤口愈合
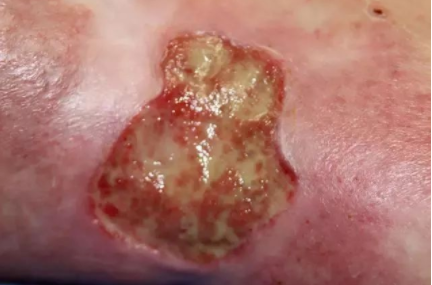
伤口的愈合可以是一期闭合,如缝合清洁、对位良好的新鲜伤口,或通过收缩和上皮化,如有组织缺损和/或污染的开放伤口【2】。正常的伤口愈合需要充足的血液供应。愈合的延迟可能由许多因素造成,局部(伤口本身)和全身(与患者和临床疾病有关)因素。很多影响愈合的因素不仅延迟伤口愈合,而且会增加感染的可能性。
可能延迟伤口愈合的局部因素包括【 3-4】:
- 伤口的基本病因和伤口的严重性
- 就诊延迟
- 伤口中存在坏死组织:这会促进细菌的生长,尤其是厌氧菌
- 伤口中存在异物
- 局部循环障碍
- 伤口的位置,如靠近肛门的伤口具有较高的污染风险
- 伤口中存在血肿或任何 “ 死腔 ” :可为细菌生长提供理想的环境
- 伤口周围组织水肿
- 伤口部位遭受持续的创伤或压力
可能延迟伤口愈合的全身因素包括【 1, 3】:
- 基础合并症,例如糖尿病(损害皮肤健康和增加感染风险)、周围血管疾病等
- 高龄
- 肥胖
- 吸烟
- 营养不良
- 疾病(如 AIDS )或药物(如化疗、激素)导致的免疫抑制
定植vs 感染
所有开放伤口通常有细菌定植,然而这并不代表所有伤口都会发生感染。所有伤口愈合过程中都会出现炎症,无论其是否感染;伤口部位出现一定程度的肿胀、发红和温度升高属于正常,不应与临床感染混淆。当皮肤破溃,其保护防御机制受损,环境中的细菌易于侵入。这些细菌主要有三个来源:周围环境(如尘土、异物、手上的细菌、衣物和设备器材)、伤口周围皮肤(正常皮肤存在定植细菌,被称为共生菌)和粘膜(肠胃、口腔和泌尿生殖系统)。
伤口感染发展可以分为5个严重程度递增的阶段【1, 5】:
2016IWII伤口感染临床实践共识概要
下列情况要小心
特定的伤口特点或病人因素会极大增加感染风险或其他并发症。如果病人出现下列高风险特征,应该考虑入院评估【7-9】:
对所有伤口患者均应了解破伤风免疫接种情况,且必要时给予疫苗接种。
二、什么时候和应该如何进行伤口拭子采集?
微生物学评估对于感染伤口的治疗很重要。伤口中微生物种类的信息对于决定抗生素的选择和预测治疗效果颇具价值。然而,检测结果只有在感染伤口的背景下解读才有意义,因为非致病、定植细菌也会被探测到。
只有当伤口存在临床感染表现、伤口恶化、大小增加或不能愈合等情况下才需要进行拭子培养【10】。
急性伤口中经典的临床感染表现包括【10】:
- 新出现或疼痛加重
- 肿胀
- 红斑
- 脓性渗出(或炎症时的浆液性渗出)
- 恶臭 / 异味
- 伤口局部发热
局部感染伤口扩散的表现包括发红区域增大(和蜂窝织炎加重)、脓肿形成、淋巴管炎、软组织捻发音和伤口破溃或开裂。
在患有糖尿病或其他疾病的患者中,血液灌注和免疫反应能力下降,典型的感染临床表现并不一定存在【9】,因此怀疑感染的阈值应该降低。此外,急性伤口的典型临床感染表现在慢性伤口中并不一定明显,而可能会是一些细微的、不易察觉的感染表现。这些表现包括肉芽组织颜色改变、“泡沫样”肉芽组织、组织破溃(尤其是新组织)和上皮桥连(即上皮化不完全)【11】。
如何进行伤口拭子采集?
在初级诊疗中,伤口拭子是最常用的伤口采样方法。尽管活检或针吸细胞是“金标准”技术,伤口拭子可以为细菌培养提供可接受的样本,前提是正确使用技术。
在取拭子前需要彻底清洁伤口。一些文献认为采样前不必要清洁伤口,然而,如果伤口不清洁,常会导致分离出多种微生物,结果可能不相关和产生“混合菌群”的实验室报告【12】。清洗可以去除表面微生物(通常不是导致感染的元凶),因而获得更加准确的培养结果。伤口应该使用无菌生理盐水进行冲洗,同时可以使用棉签进行表面清创【1, 4】。最理想的情况是患者近期没有接受抗生素治疗,否则会影响微生物结果。
建议的拭子采集操作如下【1】:
- 使用生理盐水浸湿拭子头以增加细菌的吸附
- 使用拭子在伤口表面进行 “ 之 ” 字形滑动,同时对其旋转,以使得整个拭子头均与伤口表面接触
- 采集轨迹从伤口中部一直向外到伤口边缘
- 给拭子施加足够的压力以挤压出伤口组织内的液体(可能会疼痛)
- 如果伤口床存在囊袋或窦道,重复上述过程
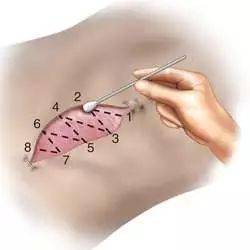
样本应尽快送至实验室;最好在48小时内处理。如果无法在当日处理,拭子应室温储存。
何时应根据经验开具抗生素处方?
对于急性伤口来说,常需要立即进行经验性抗生素治疗,因其感染和并发症发生的风险较高,例如动物咬伤或污染伤口【13】。此外,如果病人患有合并症如糖尿病或有增加风险的社会心理因素,给予经验性抗生素治疗的阈值要降低。根据患者情况和临床环境,在给予经验性抗生素治疗后仍需要进行拭子培养,且待结果出来后可能需要改变抗生素的选择。
在某些情况下,不应给可疑伤口感染使用抗生素治疗,须等到实验室评估结果出来后选择适宜的抗生素,例如慢性下肢溃疡患者,伤口中可能存在大量的不同种类的细菌。
如果想了解对常见伤口和并发症(包括糖尿病足感染、咬伤、脓肿和蜂窝织炎)推荐的抗生素方案,轻参见“常见感染的抗生素指南”,从下述网站获取 www.bpac.org.nz。
三、解读伤口拭子分析结果
大部分实验室会提供拭子培养细菌的信息、生长微生物的数量(定量或半定量)、培养微生物的抗生素敏感性,用于指导治疗。
伤口菌群
大约所有软组织、社区获得性伤口的感染的一半为多重微生物(Polymicrobial),而这些伤口的感染约有1/4是由金葡菌(Staphylococcus Aureus)引起【 10】 。多菌种的细菌感染能产生协同效应,导致毒性因素的增加和愈合的极大延迟(参见“生物膜的意义”)。某种微生物存在于感染伤口并不代表其引起了感染,在临床实践中,我们是难以区分致病性和非致病性的微生物的。
某些种类的伤口有特征性的菌群,例如:
表浅烧伤:通常不会感染,除非存在其他的全身因素。但一旦出现感染,在受伤后最初几日分离出来的最常见的微生物是金葡菌和其他革兰氏染色阳性微生物。此后,则会出现革兰氏染色阴性细菌,例如绿脓杆菌或大肠杆菌【 13, 14】。
咬伤、外科手术伤口、糖尿病足感染和深刺伤等更多伤口的菌群特征请至“慢伤前沿伤学院“平台“感染伤口管理专栏”。
微生物的种类或数量,哪个更重要?
抗生素的选择和敏感性
对所有从拭子分离出来的潜在致病菌进行敏感性试验。 “敏感 ”报告意味着微生物对推荐的抗生素敏感,但前提是组织血供充足,以确保组织抗生素水平足够;实际情况并非总是如此(有充足血供),如存在坏死组织时。当报告某一微生物对某一特定抗生素耐药时,评估治疗的临床反应很重要,如果治疗已经开始,可能会需要考虑更换抗生素。
在进展缓慢的感染或伤口没有随着时间而好转时,抗生素的选择应该根据实验室分析提供的药敏试验进行。
如果采用经验性的抗生素治疗,即没有进行拭子培养、或在取得伤口培养结果前,很重要的是了解当地抗生素敏感性,以指导治疗的选择。敏感性具有地区差异,甚至在不同的护理机构间亦有差别,例如MRSA在某些地点更常见。
注意:除了抗生素治疗,伤口清洗、外科清创和正确的敷料应用对于减少细菌负荷和感染的可能性是必需的。
使用莫匹罗星(百多邦)前要三思
2%莫匹罗星(百多邦)是一种局部抗菌剂。当其首次出现在新西兰时,能够在药店买到。由于其频繁的使用导致了耐药细菌的增加,结果莫匹罗星变成了处方药。莫匹罗星仍然对一些MRSA菌株有效,因此建议仅在当药敏试验显示MRSA存在时使用。
四、当伤口感染无法缓解时你应该怎么做?
当对急性伤口的抗生素治疗开始48-72小时后,如果感染表现没有减轻,应进行拭子培养对伤口菌群和敏感性再次评估。如果伤口在开始治疗后4-6周仍没有愈合,尤其时使用了抗生素时,应与伤口专家进行讨论。
某些情况下,难愈伤口会让人怀疑存在恶性病变,此时应行进一步检查。
这个伤口是恶性的吗?
慢性伤口可能会恶变,相反,恶性病变有时会呈现为、或被误认为慢性伤口。据估计,大约3%的恶性病变伪装成了慢性伤口。 如果一个患者的溃疡在很短时间内形成,应考虑原发恶性病变的可能【18】。此类恶性病变的典型例子是基底细胞瘤,常由太阳曝晒引起。虽然表现各异,但典型的外观为“侵蚀性溃疡”(Rodent ulcer),珍珠光泽的抬高边缘和中心萎缩或溃疡。
发展为恶性的慢性伤口被称为Marjolin溃疡【19】。报道的发生率不一,但据估计大约2%的慢性伤口会出现恶性变【18】。Marjolin溃疡最常与烧伤伤口关联,但被报道出现于各种其他类型的慢性难愈伤口,例如下肢溃疡。溃疡通常存在超过6个月,但也可能已经存在数十年,缓慢地出现恶性转变。最常出现恶性病变是鳞状细胞癌【19】,是一种上皮细胞来源的缓慢生长的癌症。
如果怀疑存在恶性变,应进行打孔切片活检;尤其是当伤口存在超过3个月或发展迅速、或对治疗没有反应、或大小增加【18】。
活检部位很重要。如果怀疑恶变,活检部位应取伤口边缘,必须包含伤口床组织和周围未受损的皮肤【18, 20】。


