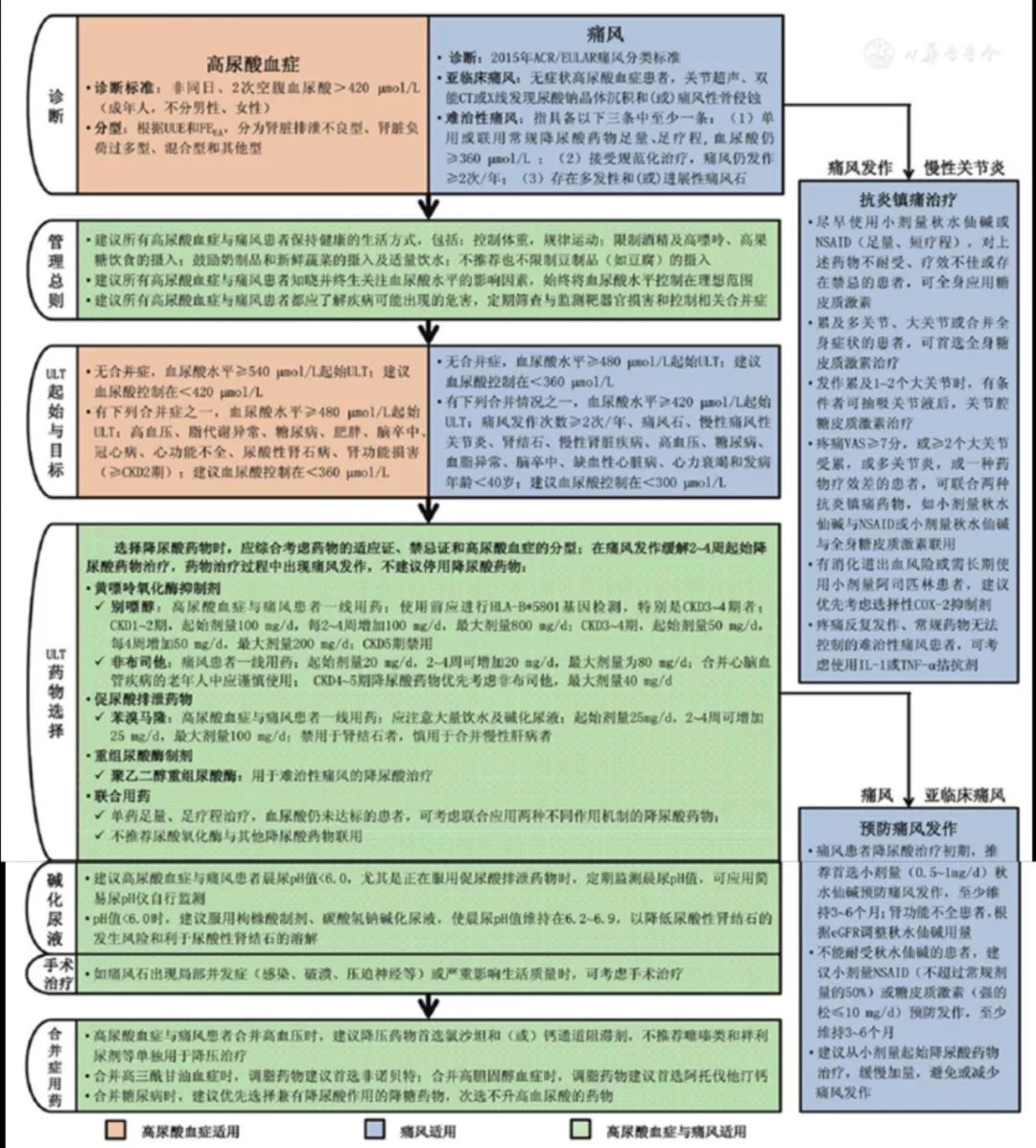
注:ULT:降尿酸治疗;NSAID:非甾体类抗炎药;CKD:慢性肾脏病;COX-2:环氧合酶2;IL-1:白细胞介素1;TNF-α:肿瘤坏死因子α;VAS:视觉模拟评分法
图1 高尿酸血症与痛风诊治流程图
一、推荐总则
1.建议所有高尿酸血症与痛风患者保持健康的生活方式:包括控制体重、规律运动;限制酒精及高嘌呤、高果糖饮食的摄入;鼓励奶制品和新鲜蔬菜的摄入及适量饮水;不推荐也不限制豆制品(如豆腐)的摄入。
2.建议所有高尿酸血症与痛风患者知晓并终生关注血尿酸水平的影响因素,始终将血尿酸水平控制在理想范围。
3.建议所有高尿酸血症与痛风患者都应了解疾病可能出现的危害,并定期筛查与监测靶器官损害和控制相关合并症。
二、推荐意见(十个临床问题)
问题1:痛风的诊断及高尿酸血症的临床分型。
痛风的诊断推荐采用2015年ACR/EULAR的分类标准;无症状高尿酸血症患者,关节超声、双能CT或X线发现尿酸钠晶体沉积和(或)痛风性骨侵蚀可作为亚临床痛风的诊断依据;建议年轻起病或有家族史的痛风患者依据24 h尿尿酸排泄量和肾脏尿酸排泄分数(FEUA)进行高尿酸血症的临床分型。
问题2:无症状高尿酸血症患者起始降尿酸药物治疗的时机和控制目标。
建议无症状高尿酸血症患者出现下列情况时起始降尿酸药物治疗:血尿酸水平≥540 μmol/L或血尿酸水平≥480 μmol/L且有下列合并症之一:高血压、脂代谢异常、糖尿病、肥胖、脑卒中、冠心病、心功能不全、尿酸性肾石病、肾功能损害(≥CKD2期)。无合并症者,建议血尿酸控制在<420 μmol/L;伴合并症时,建议控制在<360 μmol/L。
问题3:痛风患者起始降尿酸药物治疗的时机及控制目标。
痛风患者,建议血尿酸≥480 μmol/L时,开始降尿酸药物治疗;血尿酸≥420 μmol/L且合并下列任何情况之一时起始降尿酸药物治疗:痛风发作次数≥2次/年、痛风石、慢性痛风性关节炎、肾结石、慢性肾脏疾病、高血压、糖尿病、血脂异常、脑卒中、缺血性心脏病、心力衰竭和发病年龄<40岁。
建议痛风急性发作完全缓解后2~4周开始降尿酸药物治疗,正在服用降尿酸药物的痛风急性发作患者,不建议停用降尿酸药物。针对特殊人群,包括频发性痛风(急性发作≥2次/年)、痛风石、肾石症、发病年龄<40岁、血尿酸水平>480 μmol/L、存在合并症(肾损害、高血压、缺血性心脏病、心力衰竭)等,一经确诊即应考虑降尿酸治疗。
问题4:高尿酸血症与痛风患者降尿酸药物的选择。
选择降尿酸药物时,应综合考虑药物的适应证、禁忌证和高尿酸血症的分型。推荐别嘌醇、非布司他或苯溴马隆为痛风患者降尿酸治疗的一线用药;推荐别嘌醇或苯溴马隆为无症状高尿酸血症患者降尿酸治疗的一线用药;单药足量、足疗程治疗,血尿酸仍未达标的患者,可考虑联合应用两种不同作用机制的降尿酸药物,不推荐尿酸氧化酶与其他降尿酸药物联用。对于HLA-B*5801阳性患者,国内外指南均不推荐使用别嘌醇。
问题5:高尿酸血症与痛风患者碱化尿液的方法和控制目标。
建议当高尿酸血症与痛风患者晨尿pH值<6.0,尤其是正在服用促尿酸排泄药物时,定期监测晨尿pH值,可应用简易尿pH仪自行监测。pH值<6.0时,建议服用枸橼酸制剂、碳酸氢钠碱化尿液,使晨尿pH值维持在6.2~6.9,以降低尿酸性肾结石的发生风险和利于尿酸性肾结石的溶解。
问题6:痛风急性发作期的抗炎镇痛治疗。
痛风急性发作期,推荐尽早使用小剂量秋水仙碱或NSAID(足量、短疗程)。急性痛风发作时,秋水仙碱首剂1 mg,1 h后追加0.5 mg,12 h后改为0.5 mg qd或bid。
NSAID也是痛风急性期一线用药,建议早期足量服用。首选起效快、胃肠道不良反应少的药物。糖皮质激素在痛风急性发作期镇痛效果与NSAID相似,但能更好地缓解关节活动痛。为防止激素滥用及反复使用增加痛风石的发生率,专家组将糖皮质激素推荐为二线镇痛药物,仅当痛风急性发作累及多关节、大关节或合并全身症状时,才推荐全身应用糖皮质激素治疗。
对于严重的急性痛风发作(疼痛VAS≥7)、多关节炎或累及≥2个大关节者,建议使用2种或以上镇痛药治疗,包括秋水仙碱与NSAID、秋水仙碱与口服糖皮质激素联合使用以及关节腔糖皮质激素注射与其他任何形式的组合。本指南不建议口服NSAID和全身糖皮质激素联用。
问题7:痛风患者降尿酸药物治疗初期预防痛风发作措施。
痛风患者降尿酸治疗初期,推荐首选小剂量(0.5~1 mg/d)秋水仙碱预防痛风发作,至少维持3~6个月;对于肾功能不全患者,建议根据eGFR调整秋水仙碱用量;不能耐受秋水仙碱的患者,建议小剂量NSAID(不超过常规剂量的50%)或糖皮质激素(强的松≤10 mg/d)预防发作,至少维持3~6个月;建议小剂量起始降尿酸药物,缓慢加量,以避免或减少痛风发作。
问题8:难治性痛风的定义和治疗原则。
难治性痛风是指具备以下三条中至少一条:(1)单用或联用常规降尿酸药物足量、足疗程,但血尿酸仍≥360 μmol/L;(2)接受规范化治疗,痛风仍发作≥2次/年;(3)存在多发性和(或)进展性痛风石。
治疗方面建议将聚乙二醇重组尿酸酶制剂用于难治性痛风的降尿酸治疗;疼痛反复发作、常规药物无法控制的难治性痛风患者,可考虑使用白细胞介素1(IL-1)或肿瘤坏死因子α(TNF-α)拮抗剂;如痛风石出现局部并发症(感染、破溃、压迫神经等)或严重影响生活质量时,可考虑手术治疗。
问题9:高尿酸血症与痛风合并慢性肾脏疾病时降尿酸药物的选择。
高尿酸血症与痛风合并慢性肾脏疾病患者,推荐根据慢性肾脏疾病分期,个体化选择降尿酸药物及剂量。
问题10:高尿酸血症与痛风患者有合并症时相关药物的选择。
高尿酸血症与痛风患者合并高血压时,建议降压药物首选氯沙坦和(或)钙通道阻滞剂,不推荐噻嗪类和袢利尿剂等单独用于降压治疗;合并高三酰甘油血症时,调脂药物建议首选非诺贝特;合并高胆固醇血症时,调脂药物建议首选阿托伐他汀钙;合并糖尿病时,建议优先选择兼有降尿酸作用的降糖药物,次选不升高血尿酸的药物。
高尿酸血症与痛风常合并高血压、脂代谢紊乱和糖尿病等,这些疾病相互影响、互为因果。因此,坚持"综合治疗"的原则,选择兼有降尿酸作用的药物、避免升尿酸药物。
三、总结和展望
本指南采用国际最新临床循证指南制订方法,遴选目前高尿酸血症与痛风各相关专业临床医生最关注和棘手的问题,采纳最新国内外研究证据,并结合患者偏好和经济学研究,权衡利弊,对重要临床问题进行分级推荐,以期为各相关群体提供目前该领域最佳临床决策依据。

